Influenza
Intensivmedizin
Inhaltsverzeichnis
- Steckbrief
- Definition
- Epidemiologie
- Ätiologie und Pathogenese
- Klassifikation und Risikostratifizierung
- Symptomatik
- Diagnostik
- Differenzialdiagnosen
- Therapie
- Verlauf und Prognose
- Prävention
- Synonyme
- Keywords
- Quellenangangaben
- Literatur zur weiteren Vertiefung
- Herausgeber*innen, Autor*innen und Aktualisierung
Steckbrief
Die Influenza ist eine saisonal auftretende Erkrankung. Dabei kann es zyklisch zu schweren Influenzaepidemien bis hin zu -pandemien kommen, die zu einer großen Zahl an intensivmedizinisch zu betreuenden Patienten führen können. Für prädisponierte Gruppen wie z.B. immunsupprimierte, adipöse oder ältere Patienten kann die Influenza schwere Verlaufsformen annehmen. Influenzawirksame Virostatika können die schweren Verläufe abmildern. Das Management von bakteriellen und viralen Superinfektionen spielt eine wichtige Rolle.
Definition
- Die Influenza ist eine saisonal auftretende, akute und führend respiratorische Erkrankung, hervorgerufen durch Orthomyxoviren.
Epidemiologie
Häufigkeit
- Die Influenza ist eine weltweite Erkrankung. Sie tritt in den gemäßigten Ländern der Nord- und Südhalbkugel in den Wintermonaten, in tropischen Gebieten ganzjährig auf.
- In Deutschland tritt die Grippe vor allem in den Monaten Dezember bis Februar auf. Die Inzidenz von Influenzaerkrankungen kann von Saison zu Saison erheblich schwanken. In der Saison 2012/2013 wurden in Deutschland 30000 stationär behandlungspflichtige Influenzafälle sowie 20000 influenzabedingte Todesfälle geschätzt; somit handelte es sich hier um eine schwere Saison. In der Folgesaison 2013/2014 wiederum wurden lediglich 3000 Hospitalisierungen und keine erhöhte Sterblichkeit geschätzt[5].
- In der Saison 2016/2017 wurden 114000 laborbestätigte Erkrankungen und 26000 laborbestätige Fälle von Krankenhausaufnahme verzeichnet [3].
- In Deutschland werden während der Saison ca. 5–20% der Bevölkerung infiziert.
Altersgipfel
- Infektionen treten in jeder Altersgruppe auf, Personen über 60 Jahre sind aber häufiger von schweren Verläufen betroffen und weisen eine erhöhte Mortalität auf.
Geschlechtsverteilung
- prinzipiell ausgeglichene Geschlechterverteilung
Prädisponierende Faktoren
- Berufe mit erhöhtem Kontakt mit Erkrankten (medizinischer Bereich, Kindergärten, Schulen)
- Aufenthalt in Gemeinschaftsunterkünften
- fehlende Impfprophylaxe
- Immunschwäche
Ätiologie und Pathogenese
- Die Übertragung erfolgt meist auf respiratorischem Weg meist über Tröpfcheninfektion (hier wird häufig eine Tröpfchengröße von 5µl angegeben). Eine aerogene Übertragung für kleinere Tröpfchengrößen wird diskutiert.
- Eine Übertragung über Schmierinfektion oder kontaminierte Flächen auf Schleimhäute, in der Regel über Hände oder Händeschütteln, ist ebenfalls relevant.
- Infektion des Organismus über endständige Neuraminsäurereste respiratorischer Epithelien
- Bei schweren Verläufen kann es zu einer Zerstörung der Alveolarepithelien mit nekrotischer Schädigung und Blutungen kommen.
- Durch die Schädigung werden invasive Superinfektionen mit Bakterien und anderen Viren (z.B. Herpes-simplex-Virus) permissiv begünstigt.
- Bakterielle Superinfektion wirken pathogenetisch synergistisch: Proteasen von Staphylococcus aureus z.B. können indirekt über Modifikation des Proteins Hämagglutinin die Infektiosität von Influenzaviren steigern, umgekehrt wird die Internalisierung von S. aureus in Lungenzellen durch Hämagglutinin gesteigert [6, 7].
- Inkubationszeit: 1–2 bis maximal 4 Tage
- Bezüglich der Präpatenzzeit ist zu sagen, dass Patienten bereits infektiös sein können, wenn sie noch gar keine Symptome aufweisen.
- Ausscheidungsdauer: 3–5 bis maximal 7 Tage, bei Immunsupprimierten oder auch bei schweren Verlaufsformen länger
- Besonders gefährdend für schwere Verläufe sind höheres Alter, Immunsuppression, chronische Lungenerkrankung, schwere Adipositas, neurologische oder neuromuskuläre Erkrankungen, Diabetes mellitus oder andere Stoffwechselerkrankungen, Schwangerschaft.
Klassifikation und Risikostratifizierung
- Einteilung der Influenzaviren: Neben dem Typ (A/B/C) werden der Wirt, bei dem das Virus gefunden wurde, der Ort der Isolierung, die Nummerierung, das Jahr sowie die Subtypen des Hämagglutinin und der Neuraminidase genannt (z.B. A/Hong Kong/4801/2014 (H3N2).
- Schwere Verläufe sind häufig gekennzeichnet durch pulmonale Komplikationen wie:
- primäre Influenzapneumonie
- bakterielle Pneumonie durch Superinfektion
- Exazerbation einer chronisch-obstruktiven Lungenerkrankung (COPD)
- Außerdem kann es bei schweren Verlaufsformen zu Myokarditis, Enzephalitis oder Rhabdomyolyse kommen.
Symptomatik
- Die klassische Symptomatik (ILI: influenza-like illness) zeichnet sich durch einen plötzlichen bis schlagartigen Beginn mit Fieber, Husten, Myalgien/Zephalgien aus. Ein kleiner Anteil der Patienten hat auch gastrointestinale Symptome wie Übelkeit mit oder ohne Erbrechen. Weitere Symptome sind Rhinitis, Schwäche und Frösteln bzw. Schweißausbrüche.
- Geschätzt nur 1 Drittel der Patienten weisen klassische Symptome auf, der Rest kann untypische bis asymptomatische Verläufe zeigen.
- Schwere Verläufe bis hin zu einem akuten Atemnotsyndrom (ARDS) sind möglich und treten häufig 3–7 Tage nach Symptombeginn auf.
Diagnostik
Diagnostisches Vorgehen
- Ein Virusnachweis sollte angestrebt werden. Innerhalb einer Saison oder gar Pandemie sollte aber auf eine typische Klinik geachtet werden. Eine Therapie ist in einer pandemischen Situation bzw. innerhalb der Grippesaison in der Regel vor Erhalt des Virusnachweises geboten.
- Es sollte ein Erregernachweis in Sputum, Rachen- oder besser Nasenabstrich bzw. ggf. auch in der bronchoalveolären Lavage (BAL) bzw. im Tracheal- oder Bronchialsekret erfolgen.
- Goldstandard ist der PCR-basierte Nachweis (PCR: Polymerasekettenreaktion).
- Ein Antigenschnelltest für Abstrichmaterial (in Ausnahmefällen Sputum) steht zur Verfügung.
- Dieser weist aber eine deutlich geringere und virustypenabhängige Sensitivität auf und sollte bei negativem Ergebnis nicht allein zur Grundlage einer therapeutischen Entscheidung werden.
- Gleichwohl ist die Spezifität gut und der Test kann deswegen zur Bestätigung der Diagnose hilfreich sein, insbesondere außerhalb einer Grippesaison.
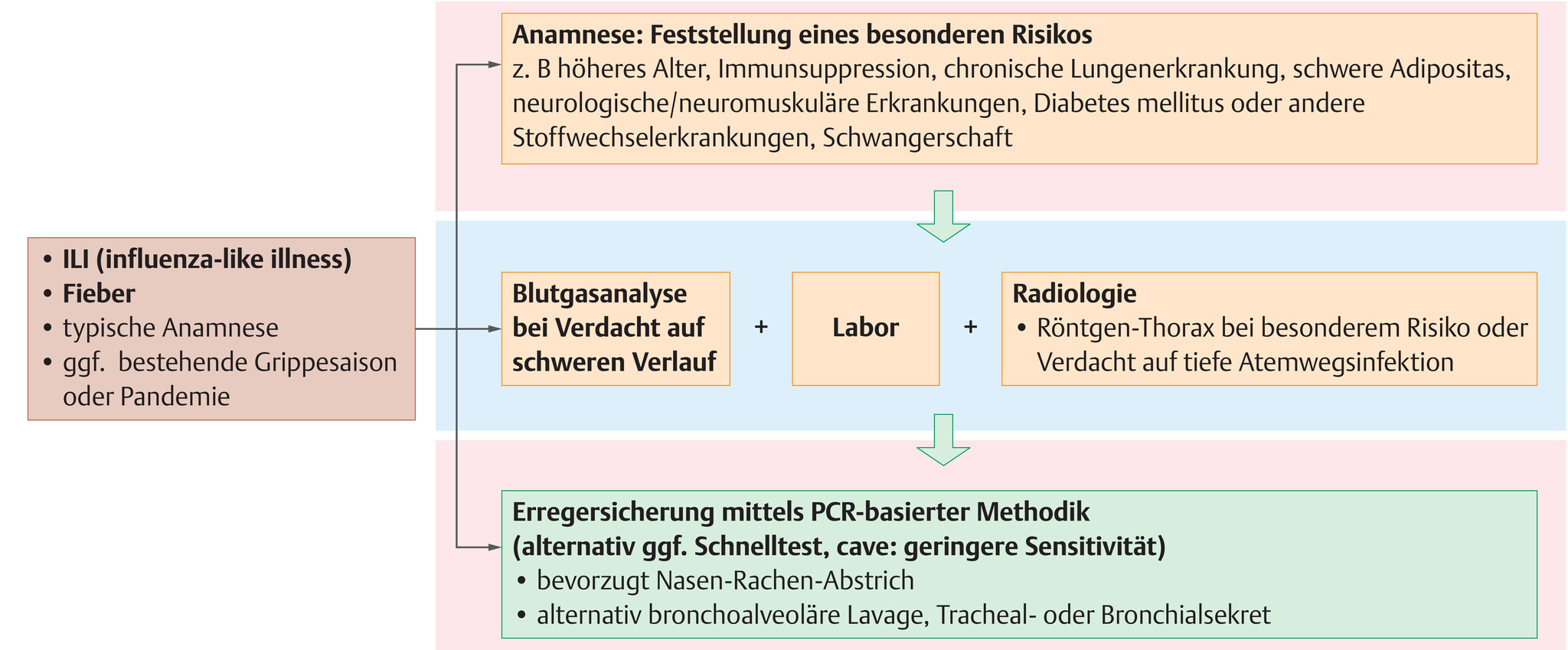
Abb. 101.1 Influenza.
Diagnostisches Vorgehen (PCR: Polymerasekettenreaktion).
Anamnese
- Erfragen der klinischen Symptomatik wie oben beschrieben
- Anamnestisch wichtig ist auch,
- ob der Patient sich innerhalb der letzten 5 Tage in einem Gebiet mit Grippesaison aufgehalten hat,
- wie der Grippeimpfstatus ist,
- ob Kontakt zu Grippepatienten bestand.
Körperliche Untersuchung
- Pharyngitis, Rhinitis, Konjunktivitis, ggf. auch Ohrspiegelung (vor allem bei Kindern)
- Auskultation der Lunge
- Bestimmung der Atemfrequenz
- Untersuchung des Herzens inklusive EKG, um eine Myokarditis abzuklären
- Der Untersucher sollte entsprechende Schutzkleidung für respiratorisch übertragene Erkrankungen tragen (Atemschutzmaske, Handschuhe, Kittel, Schutzbrille).
Labor
- Neben Routinelabor ist vor allem die Blutgasanalyse zu nennen.
Mikrobiologie und Virologie
- Ein Erregernachweis mittels PCR und Virusisolation sollte angestrebt werden.
- Eine Virusisolation ist vor allem für die Resistenztestung wichtig.
- Bakterielle und fungale Kulturen sollten aufgrund der Bedeutung für Superinfektionen insbesondere bei schweren Verläufen angelegt werden.
- Auf virale Superinfektionen durch Alpha-Herpesviren (HSV: Herpes-simplex-Virus) oder Gamma-Herpesviren (CMV: Zytomegalievirus, HHV6: Humanes Herpesvirus Typ 6) sollte bei schweren Verläufen geachtet werden.
Bildgebende Diagnostik
- Eine Bildgebung der Lunge zur Erkennung schwerer Verlaufsformen inklusive bakterieller Pneumonie (als Superinfektion oder differenzialdiagnostisch) sollte erfolgen.
- Schwere Verläufe mit Bildern eines ARDS sind möglich.
Differenzialdiagnosen
- Innerhalb einer Grippensaison kann bei passender Klinik zunächst von einer Influenza ausgegangen werden.
| Differenzialdiagnostisches Erregerspektrum | Bemerkungen | |
| Rhinoviren | keine Angaben | |
| Respiratory Syncitial Virus | ||
| Humane Metapneumoviren | ||
| Mykoplasmen | ||
| Chlamydia pneumoniae | ||
| Legionellae | ||
| sonstige bakterielle Bronchitis/Pneumonie | durch Haemophilus, Pneumokokken, Staphylokokken, bei Immungeschwächten oder Patienten mit strukturellen Lungenvorerkrankungen auch erweitertes Spektrum | |
Therapie
Therapeutisches Vorgehen
- Prinzipiell sollte bei passender Klinik bei schweren Verläufen und bei Patienten mit den oben genannten Risikofaktoren oder bei Hospitalisation eine Therapie angeboten werden.
- Bei in der Region/Saison zirkulierenden Influenzaviren kann und sollte die Therapie auch bei passenden klinischen Symptomen begonnen werden.
- Die Wirksamkeit scheint am besten bei Beginn innerhalb von 48 Stunden nach Symptombeginn. Jedoch zeigte sich bei intensivmedizinisch versorgungspflichtigen Patienten auch bei späterem Beginn noch eine Reduktion der Mortalität[4].
- Eine Sicherung der Diagnose ist insbesondere bei schweren Verläufen sehr sinnvoll, sollte den Therapiebeginn aber nicht verzögern.
- Die mikrobiologischen Ergebnisse können zur Anpassung der Therapie zu Rate gezogen werden.
- Die Therapie wird ganz überwiegend mit den Neuraminidaseinhibitoren Oseltamivir und Zanamivir durchgeführt.
- In den letzten Jahren sind kaum zirkulierende Resistenzen gegen Neuraminidasehemmer aufgetreten. Die Resistenzlage muss aber in jeder Saison neu bewertet werden! Resistenzen treten ansonsten vor allem bei Unterdosierung und länger verabreichter Therapie, beispielsweise bei Immunsupprimierten auf.
- Seltene Nebenwirkungen von Oseltamivir sind Übelkeit und Erbrechen, die durch gleichzeitige Nahrungsaufnahme gemildert werden können.
- Bei Zanamivir kann es, insbesondere bei längerfristiger Anwendung, zur Bronchialobstruktion kommen. Patienten mit COPD sollten vor Anwendung von Zanamivir ihre regelmäßige Therapie mit Bronchodilatatoren anwenden.
- Die Substanz Amantadin (nur Influenza A wirksam) spielt aufgrund schlechter Verträglichkeit und rascher Resistenzentwicklung in Deutschland nahezu keine Rolle mehr.
- Abb. 101.2 zeigt zusammenfassend das therapeutisches Vorgehen bei Influenza.
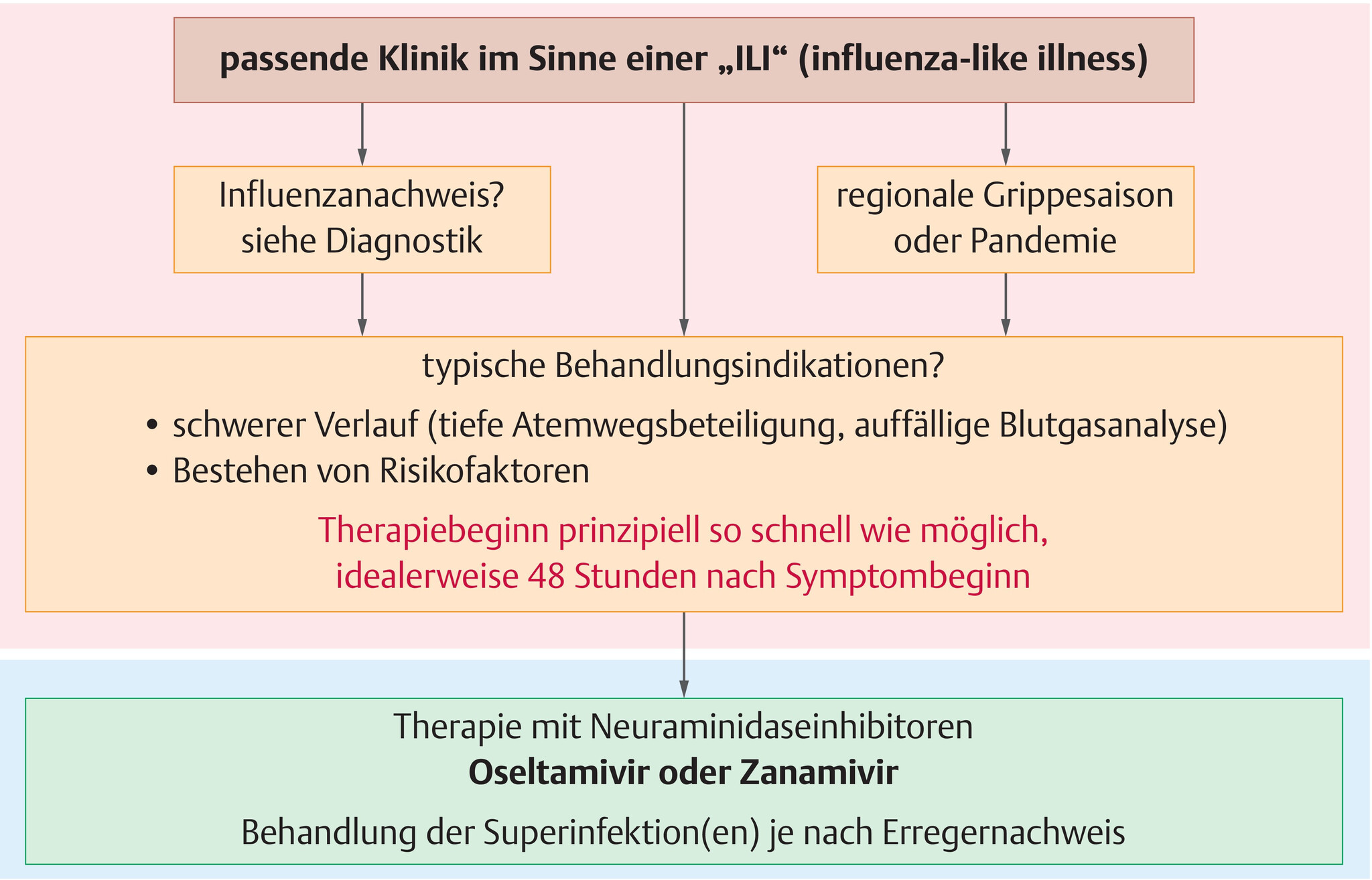
Abb. 101.2 Influenza.
Therapeutisches Vorgehen.
| Therapie | Dosierung (Tagestherapiedosis) | Besonderheiten/Nebenwirkungen | ||
| Oseltamivir (Kapseln) | 2×75mg täglich über 5 Tage, Kinder <40kgKG (zugelassen ab 1 Jahr, Dosierung nach kg Körpergewicht | Dosisanpassung bei Kreatininclearance 10–30ml/Minute auf 1×75mg täglich (siehe auch Fachinfo!), seltene Nebenwirkungen: Übelkeit, Erbrechen | ||
| Zanamivir (Pulver zur Inhalation) | 2×10mg täglich über 5 Tage | Nebenwirkungen: Bronchokonstriktion; bei Dauertherapie mit Bronchodilatatoren diese vor Zanamivir ansenden (siehe auch Fachinfo!) | ||
| 1) 2×2mg/kgKG/Tag (siehe auch Fachinfo!) | ||||
Verlauf und Prognose
- siehe Epidemiologie
Prävention
- Die wichtigste und effektivste Präventionsmaßnahme ist die Impfung. Sie wird empfohlen für:
- alle Personen über dem 60. Lebensjahr
- Personen, die auf der Basis eines Grundleidens eine erhöhte gesundheitliche Gefährdung aufweisen
- Personen mit einer erhöhten Exposition (z.B. Krankenhauspersonal); siehe auch Empfehlungen der STIKO [2]
- Prinzipiell sind Neuraminidasehemmer auch zur Prophylaxe zugelassen, in der Praxis aber nur eine Ergänzung zur Impfung, z.B.
- als Postexpositionsprophylaxe: ungeimpfte Personen, insbesondere solche mit Gefährdung, innerhalb von 48 Stunden nach engem Kontakt mit einem Erkrankten
- falls saisonal kein Impfstoff zur Verfügung steht, wenn beispielsweise der zirkulierende Impfstamm nicht im Impfstoff enthalten war, insbesondere im Fall von Pandemien
Synonyme
- (echte) Grippe
- Influenzapneumonie
- Grippepneumonie
Keywords
- Influenza
- virale Atemwegserkrankung
- Tröpfcheninfektion
- Pneumonitis
Quellenangaben
- [1] https://register.awmf.org/assets/guidelines/020-020l_S3_Behandlung-von-erwachsenen-Patienten-mit-ambulant-erworbener-Pneumonie__2021-05.pdf
- [2] Empfehlungen der STIKO. Influenza. https://www.rki.de/DE/Content/Infekt/Impfen/ImpfungenAZ/Influenza/Influenza.html (Stand 24.12.2017)
- [3] Bericht zur Epidemiologie der Influenza in Deutschland Saison 2016/2017. https://influenza.rki.de/Saisonberichte/2016.pdf (Stand: 22.1.2017)
- [4] Louie JK, Yang S, Acosta M et al. Treatment with neuraminidase inhibitors for critically ill patients with influenza A (H1N1)pdm09. Clin Infect Dis 2012; 55: 1198–1204 Suche in: PubMed Google Scholar
- [5] RKI Ratgeber für Ärzte. Influenza (Teil 1). Saisonale Influenza. https://www.rki.de/DE/Content/Infekt/EpidBull/Merkblaetter/Ratgeber_Influenza_saisonal.html (Stand: 22.12.2017)
- [6] Passariello C, Nencioni L, Sgarbanti R et al. Viral hemagglutinin is involved in promoting the internalisation of Staphylococcus aureus into human pneumocytes during influenza A H1N1 virus infection. Int J Med Microbiol 2011; 2: 97–104. DOI: 10.1016/j.ijmm.2010.06.008, Suche in: PubMed Google Scholar
- [7] Tse LV, Whittaker GR. Modification of the hemagglutinin cleavage site allows indirect activation of avian influenza virus H9N2 by bacterial staphylokinase. Virology 2015; 482: 1–8. DOI: 10.1016/j.virol.2015.03.023, Suche in: PubMed Google Scholar
- [8] Wutzler P, Kossow KD, Lode H et al. Antivirale Therapei und Prophylaxe der Influenza. Empfehlung der Konsensuskonferenz der Paul-Ehrlich-Gesellschaft für Chemotherapie e.v. (PEG) und der Deutschen Vereinigung zur Bekämpfung der Viruskrankheiten e.v. (DVV). Chemotherapie Journal 2003; 12: 1–3, Suche in: PubMed Google Scholar
Literatur zur weiteren Vertiefung
- [1] Bennett JE, Dolin R, Blaser J (Hrsg.) Mandell, Douglas, and Bennett´s Principles and Practice of Infectious Diseases. 9. Aufl. Amsterdam: Elsevier; 2019, Suche in: PubMed Google Scholar
- [2] Schaberg T, Burger R. Die Influenza-Pandemie der Saison 2009/2010. Pneumologie 2010; 64: 755–768, Suche in: PubMed Google Scholar
Herausgeber*innen, Autor*innen und Aktualisierung
Herausgeber*innen: Gernot Marx, Kai Zacharowski, Stefan Kluge
Autor*innen: Timo Wolf, Gerrit Kann
Letzte Änderung: 19.06.2023