Influenza
Pneumologie
Inhaltsverzeichnis
- Steckbrief
- Definition
- Epidemiologie
- Ätiologie und Pathogenese
- Klassifikation und Risikostratifizierung
- Symptomatik
- Diagnostik
- Differenzialdiagnosen
- Therapie
- Nachsorge
- Verlauf und Prognose
- Prävention
- Besonderheiten bei Schwangeren
- Synonyme
- Keywords
- Literatur zur weiteren Vertiefung
- Wichtige Internetadressen
- Herausgeber*innen, Autor*innen
Steckbrief
Die Influenza ist eine akute fieberhafte Erkrankung durch das Influenzavirus A oder B. Sie tritt in Deutschland in den Wintermonaten als Epidemie mit jährlich wechselnder Intensität auf. Typische Manifestationen sind Fieber, Schwäche und Husten. Ihre epidemische Natur und ihre potenzielle Letalität kann bei Vorliegen pandemischer Virusvarianten zum nationalen Notstand führen. Im Mittel alle 15 Jahre tritt in der Folge eines Antigenshift ein pandemischer Stamm auf, der auf eine immunologisch naive Population trifft. Die Erkrankungen betreffen dann bis zu 30% der Bevölkerung und führen zu hohen Opferzahlen Die jährliche quadrivalente Schutzimpfung und neuere Virostatika sind die Schlüssel zu ihrer Eindämmung.Definition
- Akute saisonale, infektiöse Erkrankung der Atemwege durch das Influenzavirus.
- Das von einer Hülle umgebende RNS-Virus aus der Familie der Orthomyxoviridiae wird klassifiziert in die Typen A, B und C auf der Basis fundamentaler Unterschiede zwischen den Virusantigenen und der Pathogenität (A-Virus > B-Virus >> C-Virus; die Pfeile geben die relative Häufigkeit in abnehmender Reihenfolge an).
- Das hochpathogene A-Virus ist gekennzeichnet durch die Oberflächenproteine Neuraminidase (NA), Hämagglutinin (HA) und das M2-Protein, die transkapsuläre Kanäle darstellen. Der Angriff auf die Wirtszelle erfolgt über Spikes auf der Oberfläche des Virions.
Epidemiologie
- Unter dem Bild der Influenza treten Erkrankungen in Deutschland meist zwischen November und April auf. Als Folge kommt es zu Exzessraten von Pneumonien , Hospitalisierungen, Todesfällen und Arbeitsunfähigkeit.
- Es ist zu unterschieden zwischen sporadischen Erkrankungen, epidemischen Erkrankungen und pandemischen Erkrankungen.
- Schwere Krankheitsbilder (stationäre Therapie, Intensivpflege) und Todesfälle sind ganz überwiegend durch das A-Virus, seltener durch das B-Virus (z.B. 2017/18 Influenza B Stamm Yamagata) bedingt.
- Interpandemische Epidemien äußern sich in erhöhten Raten von Arztkonsultationen und stationären Aufnahmen von Kindern im Vorschulalter und einer Häufung von Konsultationen und stationären Therapien von Erwachsenen im berufstätigen Alter bei gering erhöhter Letalität.
- Jenseits des 65. Lebensjahres steigern sich jedoch die Morbidität und die Hospitalisierungszahlen. Dies geht mit einer Exzessletalität einher.
- Inzidenz: Je nach dem aktuellen Virusstamm jährlich stark wechselnd. So führte die Epidemie 2017/18 in Deutschland (Oktober-März, B-Virus Stamm Yamagata) zu 9 Mio. Arztbesuchen, dagegen die sporadische Influenza in der Saison 2018/19 zu nur 3,8 Mio.
- Prävalenz: keine Angabenn
- Peak bei Kindern im Vorschulalter und breiter Gipfel zwischen dem 35. und dem 60. Lebensjahr
- Frauen: 46%, Männer: 54%
- Kinder im Vorschulalter
- Hohe Zahl von Außenkontakten, soziale Berufe (z.B. Lehrer, Kindergärtner, Tätigkeit in Krankenpflege oder Medizin)
- Humorale und/oder zelluläre Immuninkompetenz (z.B. maligne Neoplasien, zytoreduktive Therapie, Antikörpermangelsyndrome, Autoimmunerkrankungen, vor allem unter immunsuppressiver Therapie)
Ätiologie und Pathogenese
- Ursächlich sind die Influenzaviren der Gruppen A und B.
- Viren der Gruppe C induzieren bei immunkompetenten Wirten keine gewebeinvasiven Infektionen.
- Influenzaviren unterliegen einer ausgeprägten spontanen Antigenvariation, vor allem die Oberflächenstrukturen des A-Virus, seltener des B-Virus.
- Die Hauptantigene HA und NA des A-Virus verändern sich infolge eines kontinuierlichen Umbaus der RNS-Stränge (Abb. 119.1).
- Nach einer Mutation mit fundamentalem Umbau (zuletzt 2009: USA Triple-Reassortment A(H1/N1)pdm09) entsteht ein Virus mit grundsätzlich neuen Eigenschaften (Antigenshift).
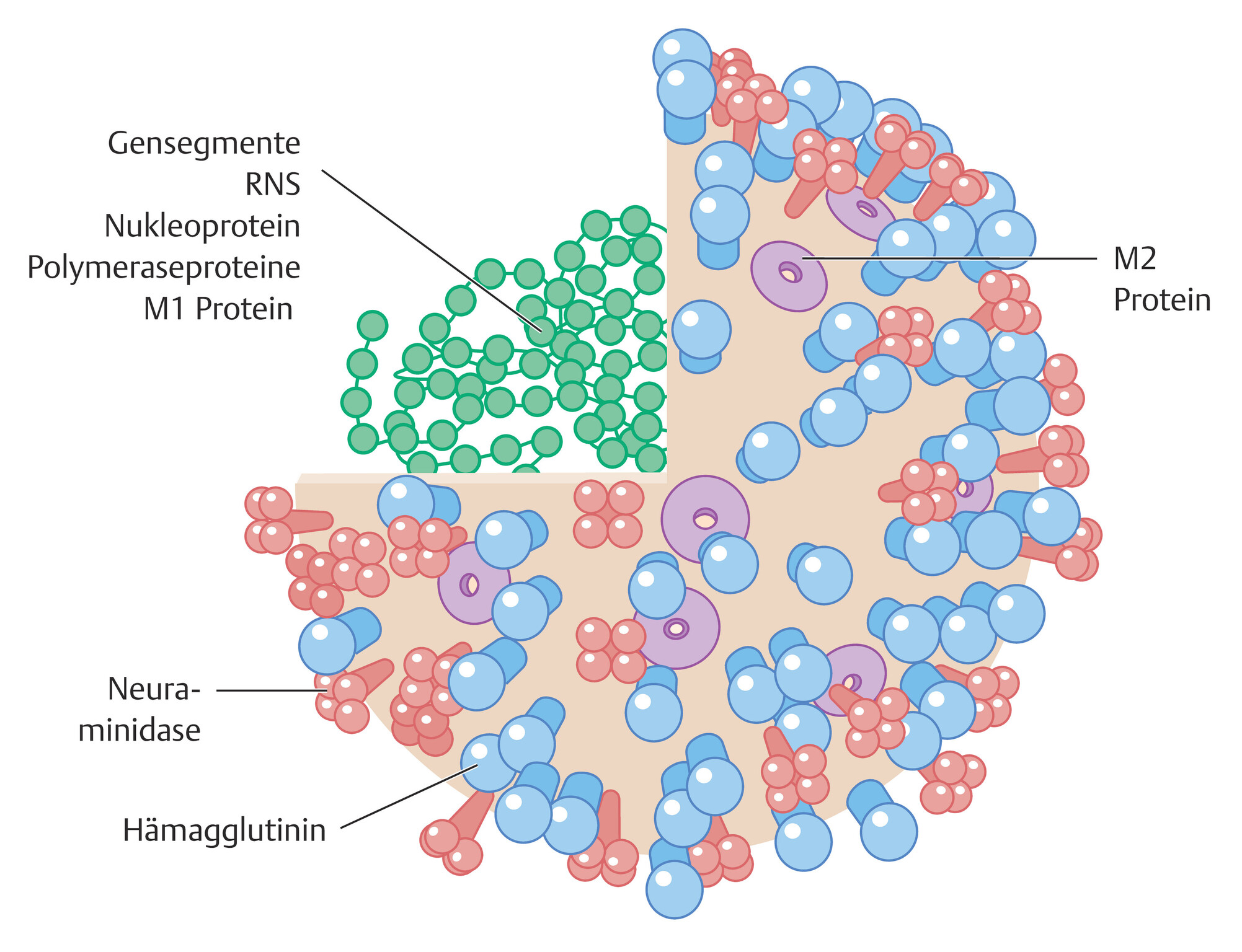
Abb. 119.1 Molekulares Modell eines Influenza-A-Virus.
Klassifikation und Risikostratifizierung
- Sporadische Influenza: Vereinzelte Erkrankungsfälle mit abruptem Beginn, aber mildem bis mäßig schweren Verlauf ohne epidemische Häufung auf der Basis eines ausreichenden interepidemischen Antikörpertiters (Abb. 119.2).
- Ursächlich ist eine antigene Virusdrift (graduell zunehmende virale Mutationslast).
- Im Verlauf der Jahre erfolgt eine lineare Antigenselektion von HA und NA des Influenza A-Virus mit Bildung von Escape-Varianten.
- Influenza B zeigt dies in einem geringeren Ausmaß.
- Aktuell zirkulieren 2 genetisch differente B-Virus-Linien (Yamagata und Victoria).
- Epidemische Influenza: Häufung typischer, akut fieberhafter, mäßig schwerer bis vereinzelt tödlicher Influenzafälle im Winter bei fortschreitender Virusmutationslast.
- Pandemische Influenza: In kurzem Zeitintervall Auftreten massenhafter, auch schwerer Infektionen in mehreren Ländern.
- Voraussetzungen: hohe Ansteckungsfähigkeit; epidemisches Auftreten in einer immunologisch naiven Population; virale Kompetenz zur Adhäsion und Invasion der Zellen in den tiefen Atemwegen und im Lungenparenchym mit lokaler Replikation.
- Zahlreiche Erkrankungen mit schweren Verläufen, auch bei Kindern, Jugendlichen und jungen Erwachsenen.
- In der Regel hohe Letalität. Die Basisreproduktionszahl R0 (Erwartungswert für die Anzahl sekundärer Fälle durch einen Primärfall), beträgt bis zu 3,5.
- Risikogruppen für Komplikationen:
- Lokale Risiken: strukturelle Lungenerkrankungen (Lungenemphysem), Lungenfibrosen, COPD (vor allem der Gruppen B und D), Asthma bronchiale (Auftreten von Anfällen), Atempumpstörungen, hypoxische respiratorische Insuffizienz, kardiale Dysfunktion.
- Zahlreiche Erkrankungen mit schweren Verläufen, auch bei Kindern, Jugendlichen und jungen Erwachsenen.
- Systemische Risiken: Humorale oder/und zelluläre Immundefizienz, zytoreduktive Therapieregime, konsumierende Erkrankungen.
- Sonderform: Die aviäre Influenza (AI), („Geflügelpest“, „Vogelgrippe“) ist eine Erkrankung, verursacht durch hochansteckende Influenzaviren der Subtypen H5 und H7, die in 2 Varianten (gering- und hochpathogen) auftreten.
- Das Reservoir sind Wasservögel. Mutationen von gering- zu hochpathogenen Formen zeigen sich klinisch an einem massenhaften Vogelsterben, meist von Hausgeflügel.
- Bei Exposition gegenüber einer hohen Infektionsdosis kann eine Übertragung auf Menschen erfolgen und dort Erkrankungen auslösen, die gelegentlich tödlich verlaufen. Biosicherheitsmaßnahmen in den Geflügelhaltungen sind regelmäßig zu überprüfen und zu optimieren.
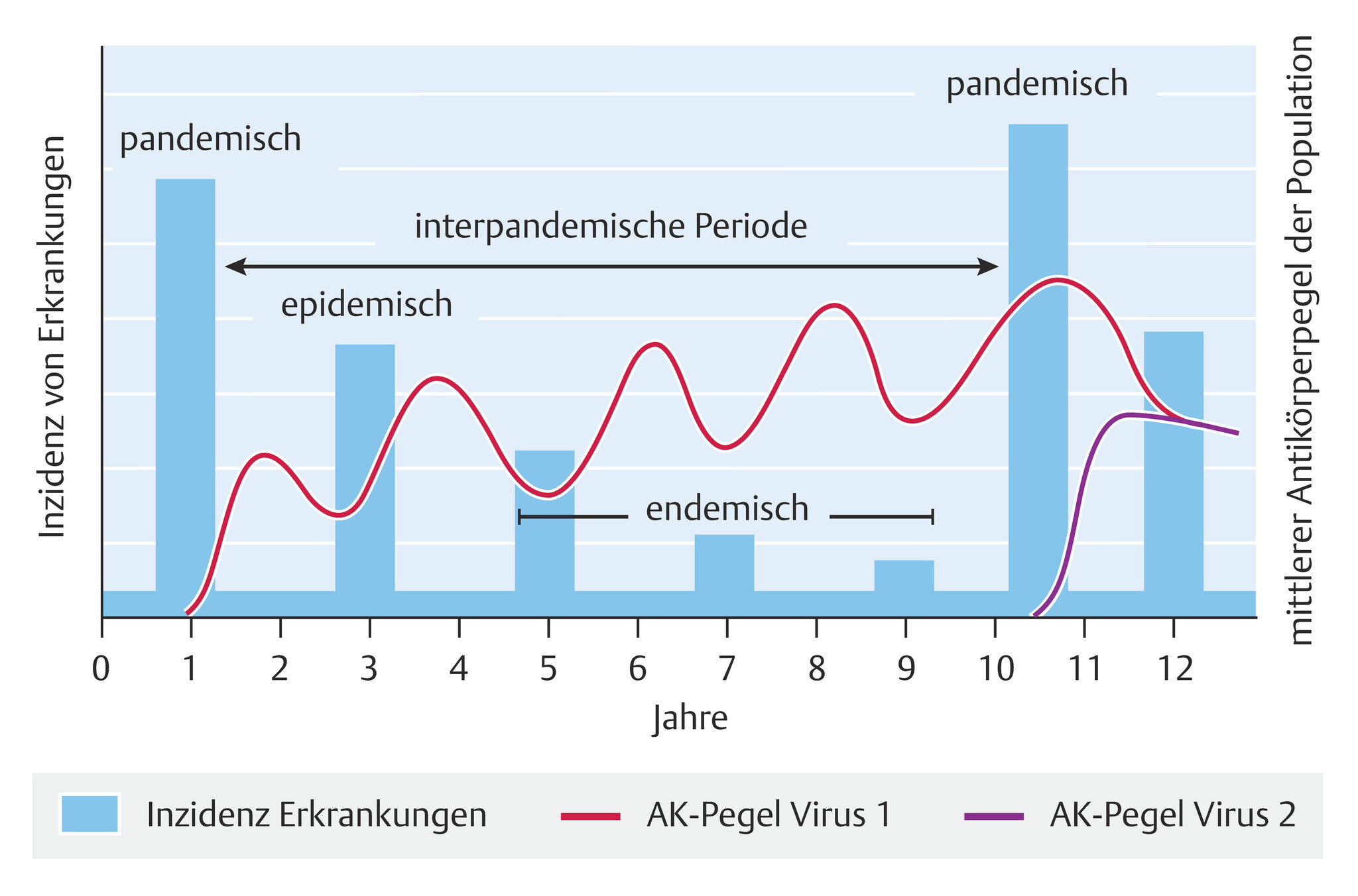
Abb. 119.2 Antikörperverlauf zwischen zwei pandemischen Influenzaperioden.
Symptomatik
- Das breite Spektrum der Symptomintensität ist abhängig vom Virusstamm und der Patientendisposition:
- Unkomplizierte Influenza: Beginn nach einer Inkubationsphase von 1–2 Tagen mit plötzlichem Fieber und Frösteln bis zum Schüttelfrost, begleitet von Schwäche mit Myalgie und Cephalgie.
- Typische Influenza A : zunehmende Schwäche mit Arthralgie, Myalgie – auch der Augenmuskeln, dazu Konjunktivitis. Die systemischen Symptome halten meist über etwa 3 Tage an, gelegentlich bis zu 8 Tage. Das Fieber (Kontinua) erreicht 38–40°C, gelegentlich mehr. Heiserkeit und Halsschmerzen persistieren oft noch 3–4 Tage nach Entfieberung, ebenso der unproduktive Husten.
- Ältere Menschen: Nicht selten oligosymptomatisches Bild mit den Hauptsymptomen Teilnahmslosigkeit und Verwirrtheit bei fehlenden, bis schwachen respiratorischen Beschwerden. Pulmonale Konsolidierungsphänomene oder Rasselgeräusche kommen selten vor. Meist verzögere Rekonvaleszenz (Dauer 1–2 Wochen).
- Influenza B: In der Regel eine Minorform der Symptomatik der A-Influenza. Die Influenza C tritt immer sporadisch auf und entspricht einem banalen Virusinfekt.
- Dauer der Infektiosität beträgt im Mittel 4–5 Tage, bei relevanten Vorerkrankungen und schwerem Verlauf bis zu 7 Tage.
- Komplikationen: 2 komplikative Manifestationen bei immunkompetenten Erwachsenen sind relevant:
- Primäre Influenzaviruspneumonie: meist Ausdruck eines neuen, pandemischen Virusstammes oder einer inkompetenten Wirtsabwehr (z.B. konsumierende Erkrankung, Immuninkompetenz). Dabei kann sich ein Lungenversagen mit systemischer hyperinflammatorischer Reaktion entwickeln.
- Sekundäre bakterielle Pneumonie: (Haupterreger: S. pneumoniae, S. aureus, H. influenzae). Auftreten oft im höheren Lebensalter und bei Vorliegen einer bronchopulmonalen Vorerkrankung.
Diagnostik
Diagnostisches Vorgehen- In der Epidemie ist die typische Symptomatik diagnoseweisend. Sie muss aber technisch bestätigt werden. Ein Antigen-Schnelltest (nasaler Abstrich) erlaubt bei Verdacht einen Sofortnachweis mit mäßig hoher Sensitivität aber hoher Spezifität (Abb. 119.3).
- Die Diagnosesicherung erfolgt durch die Polymerasekettenreaktion (PCR) aus respiratorischem Abstrichmaterial.
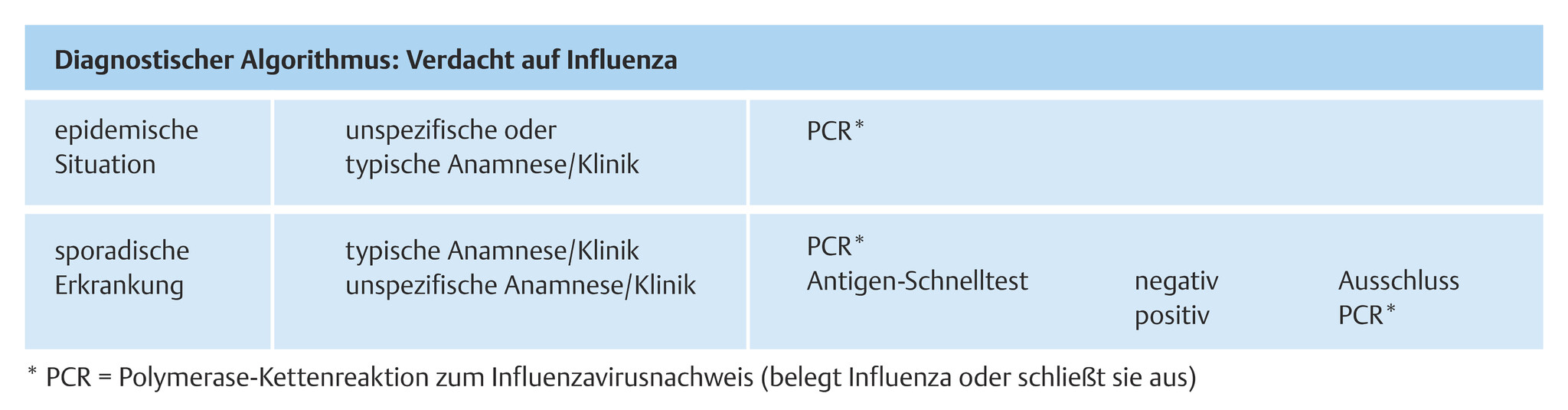
Abb. 119.3 Diagnostischer Algorithmus bei Verdacht auf Influenza-Infektion.
Anamnese
- Anamnese bei unkompliziertem Verlauf: Frieren, danach Fiebrigkeit, Myalgie, Cephalgie, Schluckschmerzen, trockener Husten, Schwäche, Schmerz: okulär, pharyngeal, Rhinitis
- bei schwerer Influenza: Fieber (Continua), Schwäche, Konfusion, Fieber bis zu >39°C (3 – 7 Tage)
Körperliche Untersuchung
- Palpation: Kleine, weiche, zervikale Lymphknoten. Sie treten oft beidseits initial in Zusammenhang mit einer Pharyngitis und Laryngitis auf.
- Auskultation: Lokalisierte, fokale pulmonale Rasselgeräusche treten in <20% der Fälle auf und sind hinweisend auf eine bakterielle pneumonische Superinfektion.
- Diffus verteilte beidseitige, basal betonte feine Rasselgeräusche weisen auf eine primäre Influenzaviruspneumonie hin.
- Differenzialdiagnostisch kann auch dekompensierte kardiale/kardiovaskuläre Erkrankung vorliegen.
- Auswurf, vor allem wenn purulent, spricht für das Vorliegen einer bakteriellen Superinfektion.
Mikrobiologie
- Gewonnenes Sputum wird mikrobiologisch (Mikroskopie und Kultur) untersucht, Pleuraergussflüssigkeit wird klinisch-chemisch (pH-Wert, Eiweißkonzentration) und mikrobiologisch (Mikroskopie, Bakterienkultur) asserviert.
- Eine Influenza-Sofortdiagnostik ist mit dem Virusantigentest aus einem nasalen Abstrich möglich.
- Sensitiver und präziser ist der Virusnachweis mittels Reverse-Transkriptase-Polymerase-Kettenreaktion (RT-PCR) aus nasalem Abstrichmaterial mit einer Sensitivität und Spezifität von >95% für Influenza A und B.
Bildgebende Diagnostik
- Bei einem neu aufgetretenen pulmonalem Auskultationsbefund (Rasselgeräusche und/oder Klopfschalldämpfung), neu aufgetretener Dyspnoe oder/und Abfall der Sauerstoffsättigung (mittels Pulsoxymetrie oder arterieller Blutgasanalyse gemessen) ist eine Röntgenaufnahme des Thorax im Stehen oder Sitzen in 2 Ebenen oder bei klinischer Verschlechterung eine thorakale HR-Computertomografie und eine Echokardiografie zur Differenzialdiagnose indiziert (Abb. 119.4).
- Ergänzend erfolgt eine transthorakale Sonografie, gegebenenfalls mit Ergusspunktion und Ergussanalyse.
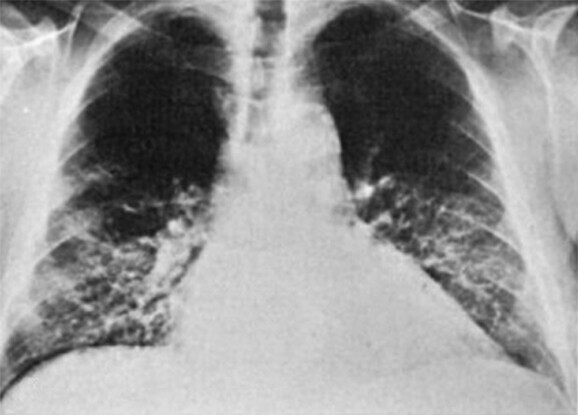
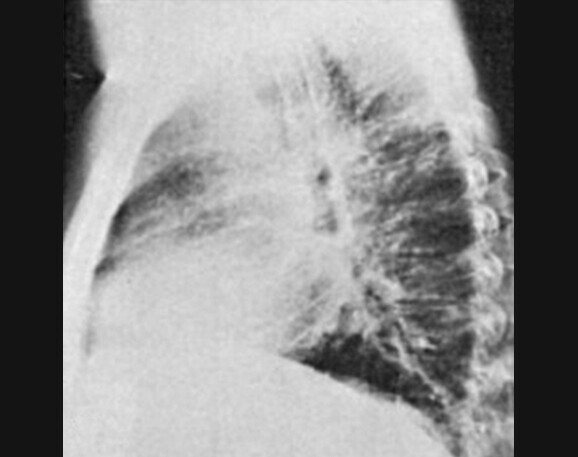
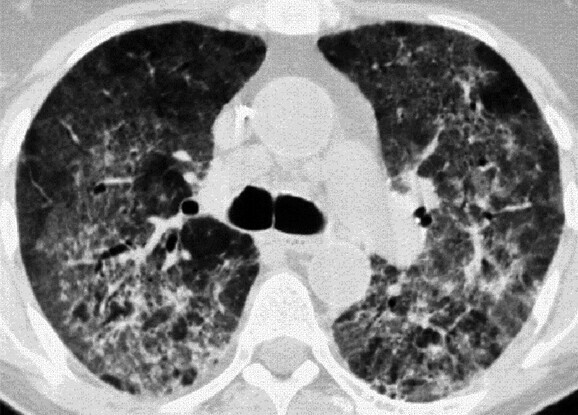
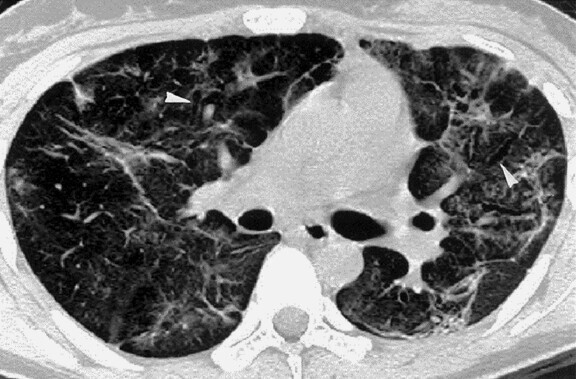
Abb. 119.4 Spektrum der Influenzapneumonie.
a Röntgen p.a. und
b seitlich
c HR-Computertomografie einer Influenzapneumonie mit Milchglasinfiltraten (akut)
d Parenchymvernarbungen mit Bronchusdilatation (Spätstadium)
Differenzialdiagnosen
- Akute fieberhafte Erkrankung der oberen Atemwege: Rhinoviren, Mykoplasma pneumoniae, Chlamydia pneumoniae und andere „atypische Pneumonien“.
- Akute fieberhafte Erkrankungen der unteren Atemwege: Ambulant erworbene, bakterielle Pneumonien durch Pneumokokken und andere Streptokokken, seltene Pneumonien.
Therapie
Therapeutisches Vorgehen
- M2-Kanal-Inhibitor Amantadin: M2-Kanal-Hemmer, aktiv nur gegen Influenza A. Zahlreiche unerwünschte Arzneimittelwirkungen, komplexe Pharmakokinetik.
- Neuraminidase (NA)-Inhibitoren:
- Zanamivir (inhalative und parenterale Applikation, letztere für schwere Verläufe zugelassen)
- Oseltamivir (oral wirksam)
- NA-Inhibitoren sind auch zur Postexpositionsprophylaxe zugelassen. Sie sind wirksam gegen Influenza A und B.
Nachsorge
- Regelmäßige Wiedervorstellung bis zur völligen Rekonstitution, vor allem bei chronisch Kranken.
- Folgende Komplikationen wurden bei Erwachsenen beobachtet: Croup-Syndrom, sekundäre bakterielle Pneumonie, COPD-Exazerbation, Myositis, Toxic Shock Syndrom, Guillain-Barré Syndrom .
Verlauf und Prognose
- Sehr variabel, abhängig vom systemischen Immunstatus (Cave: humorale oder zelluläre Immundefizienz!) und gegebenenfalls einer stattgehabten Prävention (v.a. Impfstatus!).
- Virusseitig hängt die Prognose entscheidend von der Mutationslast des aktuellen Virus ab.
Prävention
- Jährliche Influenzaimpfung vor Beginn der Influenzaperiode: Tetravalenter Impfstoff gegen jeweils 2 aktuelle Stämme von Influenza A und B mit jährlich wechselnder Komposition nach den Richtlinien der Ständigen Impfkommission (STIKO) am Robert-Koch-Institut (RKI).
Besonderheiten bei Schwangeren
- Besondere Risiken für das Kind im Rahmen einer maternellen Influenza sind nicht sicher belegt. Dagegen wurde über schwere mütterliche Influenzaverläufe kasuistisch und in kleineren Serien in der Literatur berichtet.
Synonyme
- Influenza
- Grippe
- (echte) Grippe
Keywords
- echte Grippe
- Influenza
- Influenzavirus A, -B, -C
- Vogelgrippe
- Diagnostik
- Therapie
Literatur zur weiteren Vertiefung
- [1] Bennett JE, Dolin R, Blaser J (Hrsg.) Mandell, Douglas, and Bennett´s Principles and Practice of Infectious Diseases. 9. Aufl. Amsterdam: Elsevier; 2019
- [2] Schaberg T, Burger R. Die Influenza-Pandemie der Saison 2009/2010. Pneumologie 2010; 64: 755–768
Wichtige Internetadressen
- Robert Koch-Institut: https://www.rki.de
- Ständige Impfkommission (STIKO): https://www.rki.de/DE/Content/Kommissionen/STIKO/stiko_node.html